预防性使用抗生素治疗对B族链球菌阳性孕妇围生儿结局的影响
黄 薇
广州市妇女儿童医疗中心,广东广州 510000
[摘要]目的 探讨预防性使用抗生素治疗对B族链球菌(GBS)阳性孕妇围生儿结局的影响。方法 选取2019年10月~2020年4月广州市妇女儿童医疗中心收治的通过荧光标记聚合酶链式扩增(PCR)法进行GBS 检测阳性的48例患者作为观察组,给予抗生素预防治疗,选取同期PCR 检测阴性者52例作为对照组。比较两组孕妇妊娠结局以及围生儿结局。结果 两组的胎膜早破、早产、晚期流产发生率比较,差异均无统计学意义(P>0.05)。两组的产后出血量比较,差异无统计学意义(P>0.05)。观察组的产后恶露时间长于对照组,恶露量多于对照组,产褥期感染发生率(16.67%)高于对照组(1.92%),差异有统计学意义(P<0.05)。观察组的胎儿窘迫、宫内垂直感染、新生儿窒息、产后水平感染发生率分别为12.5%、14.58%、10.42%、8.33%,高于对照组的1.92%、1.92%、0.00%、0.00%,差异有统计学意义(P<0.05)。两组的新生儿黄疸以及肺炎发生率比较,差异无统计学意义(P>0.05)。结论 预防性使用抗生素治疗对GBS 阳性孕妇的分娩结局以及新生儿结局均有改善作用。
[关键词]抗生素;B族链球菌;荧光标记聚合酶链式扩增法;妊娠结局
B族链球菌(Group B streptococcus,GBS)也称为无乳链球菌,是β 溶血性革兰染色阳性链球菌之一,寄居于人类消化道及泌尿生殖道[1-3],是围生期母婴感染的主要致病菌之一[4]。临床研究指出GBS 感染与胎膜早破、晚期流产以及早产之间存在较大的相关性,对新生儿结局造成一定影响,严重者会引起新生儿败血症,甚至导致围生儿死亡[5-6]。目前临床上针对GBS感染孕妇主要采取早期预防性使用抗生素[7-8],但具体效果尚存在一定争议。基于此,本研究选取收治的通过荧光标记聚合酶链式扩增(PCR)法进行GBS 检测阳性者48例,另选取同期PCR 检测阴性者52例作为对照组,旨在探讨预防性使用抗生素治疗对GBS阳性孕妇围生儿结局的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年10月~2020年4月广州市妇女儿童医疗中心收治的通过PCR 法进行GBS 检测阳性者48例作为观察组,给予抗生素预防治疗,选取同期PCR 检测阴性者52例作为对照组。对照组中,年龄22~36岁,平均(29.45±4.37)岁;孕龄28~32周,平均(30.24±1.17)周;初产妇42例,经产妇10例。观察组中,年龄23~37岁,平均(30.01±5.17)岁;孕龄28~32周,平均(30.24±1.09)周;初产妇44例,经产妇4例。两组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经过广州市妇女儿童医疗中心医学伦理委员会审核批准。纳入标准:①患者自愿加入,已签署知情同意书;②患者术前各项检查均无明显异常;③患者均为单胎孕妇;④患者术前各项生命体征基本稳定。排除标准:①孕龄<28 周者;②双胎或者死胎孕妇;③认知功能有障碍的患者,或无法正常与之沟通的患者;④同时参与其他医疗项目的患者;⑤过敏体质或有风湿性疾病患者;⑥严重脏器功能不全者;⑦伴恶性肿瘤者;⑧存在阴道瘙痒等自觉性症状孕妇。
1.2 方法
对照组孕妇分娩时给予常规治疗措施如刺激宫缩、备皮、人工破膜等,观察组在的对照组基础上于患者羊膜破裂或者子宫开口达2 cm时给予抗生素预防治疗,青霉素(规格:80 万U/瓶,桂林南药股份有限公司,国药准字H45020513,生产批号20190812),静脉注射,起始剂量480 万U,之后240 万U/次,间隔6 h/次。青霉素过敏者给予克林霉素(规格:250 mL/瓶,含克林霉素0.6 g,牡丹江中天药业有限责任公司,国药准字H20040172,生产批号20190215)静脉注射,间隔8 h/次。患者分娩后停止用药。
1.3 观察指标
①观察两组孕妇胎膜早破、早产、晚期流产情况;②记录两组孕妇产后出血量、产后恶露时间、产后恶露量,统计产褥期感染发生情况;③观察两组围生儿情况,记录胎儿窘迫、宫内垂直感染、窒息、黄疸、肺炎、产后水平感染发生情况。
1.4 统计学方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料用均数±标准差(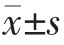 )表示,两组间比较采用t 检验;计数资料采用率表示,组间比较采用χ2 检验,以P<0.05为差异有统计学意义。
)表示,两组间比较采用t 检验;计数资料采用率表示,组间比较采用χ2 检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组分娩情况的比较
两组的胎膜早破、早产、晚期流产发生率比较,差异均无统计学意义(P>0.05)(表1)。
表1 两组分娩情况的比较[n(%)]
.jpg)
2.2 两组产后指标的比较
两组的产后出血量比较,差异无统计学意义(P>0.05);观察组的产后恶露时间长于对照组,差异有统计学意义(P<0.05);观察组的产后恶露量多于对照组,差异有统计学意义(P<0.05);观察组的产褥期感染发生率(16.67%)高于对照组(1.92%),差异有统计学意义(P<0.05)(表2)。
表2 两组产后指标的比较(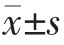 )
)
.jpg)
2.3 两组围生儿情况的比较
观察组新生儿体重为(3331.21±427.54)g,对照组新生儿体重为(3417.89±423.13)g,两组比较,差异无统计学意义(P>0.05)。观察组胎儿窘迫、宫内垂直感染、新生儿窒息、产后水平感染发生率分别为12.5%、14.58%、10.42%、8.33%,高于对照组的1.92%、1.92%、0.00%、0.00%,差异有统计学意义(P<0.05);两组新生儿黄疸以及肺炎发生率比较,差异无统计学意义(P>0.05)(表3)。
表3 两组围生儿情况的比较[n(%)]
.jpg)
3 讨论
GBS 感染将导致孕妇流产或早产的概率大大上升,严重时可造成胎儿宫内死亡。目前临床上围生期孕产妇生殖道GBS 检测多采用荧光定量PCR 法,检测快速,准确率较高[9-10]。临床研究[11-12]表明,围生期孕产妇早期筛查GBS,并及时行青霉素或克林霉素等抗菌药物治疗,能够有效改善妊娠结局。本研究结果显示,观察组的胎膜早破、早产、晚期流产发生率与对照组比较,差异无统计学意义(P>0.05),提示预防性使用抗生素能够有效改善GBS 感染阳性孕产妇的妊娠结局。杨小兰等[13]研究表明,早期应用抗生素治疗能有效降低GBS 感染产妇的早产以及晚期流产发生率,改善孕妇的妊娠结局,本研究与其结果大体一致。
本研究结果显示,观察组的产后恶露时间长于对照组,恶露量多于对照组(P<0.05),与陈春等[14]研究结果相符,这可能与GBS 影响子宫收缩和复原,进而导致恶露时间延长有关。观察组产褥期感染发生率高于对照组(P<0.05),提示GBS 会增加孕妇产褥感染发生率。一方面,GBS是造成产褥感染的主要致病菌,GBS 会明显增加孕妇发生产褥感染的概率;另一方面,GBS感染可促使胎膜阻力降低,诱发胎膜早破,胎膜早破后宫腔内将有外界病原菌进入,导致孕产妇产褥期感染率上升。因此,临床对于GBS 孕妇应予密切关注,并予以及时的预防性治疗,以此降低产褥感染发生率。
母婴垂直传播和产后水平传播是GBS 在孕妇与围生儿之间的传播途径,其中母婴垂直传播是新生儿GBS 感染的主要途径,GBS 不仅可凭借其绒毛膜吸附、穿透能力能够直接穿过羊膜对胎儿进行感染,同时由于其主要聚集于生殖道,还可在娩出过程中对胎儿进行感染[15-17]。本研究结果显示,观察组宫内垂直感染与产后水平感染发生率均高于对照组(P<0.05),与张娇珍等[18]研究结果一致,表明预防性使用抗生素虽能大大降低GBS 阳性孕产妇娩出胎儿的感染率,但不能完全控制新生儿感染的发生。本研究结果中,观察组胎儿窘迫、新生儿窒息以及肺炎发生率均高于对照组(P<0.05),证实GBS 会增加胎儿窘迫、新生儿窒息及肺炎发生率。GBS 感染会引发绒毛羊膜炎,而这一过程会增加胎盘血管阻力,进而在一定程度上影响胎儿的供氧。此外,GBS 进入宫腔后,会造成羊水污染,这也是导致胎儿不良结局的因素之一。郑建琼等[19]研究产时抗生素预防对B族溶血性链球菌定植产妇新生儿结局影响,结果表明,实验组胎儿窘迫发生率以及新生儿窒息和肺炎等发生率高于对照组,与本研究结果相符。
综上所述,预防性使用抗生素治疗对GBS 阳性孕妇围生儿结局有一定的改善作用,但对于GBS 在母婴垂直传播的阻断能力有限,临床对于GBS 阳性孕妇应予以密切关注,以便及时予以相应干预措施,以此改善围生儿临床结局。由于本研究样本量有限且研究时间较短,预防性使用抗生素是否对GBS 阳性孕妇及新生儿产生长远影响尚不得而知,仍需后续大样本多中心试验作进一步探讨。
[参考文献]
[1]唐笑,甘甜,周梅华,等.湖南地区9205例孕妇B族链球菌感染状况分析[J].检验医学,2020,35(1):37-38.
[2]谢雯,陈敏,谭继权.长沙地区围产期孕妇B族链球菌带菌状况分析及对妊娠结局的影响[J].湖南中医药大学学报,2018,38(5):590-592.
[3]廖宗琳,陈丽霞,沈宏志,等.围产期孕妇生殖道B族链球菌感染的影响因素分析及对妊娠结局的影响[J].中华医院感染学杂志,2018,28(2):247-249,253.
[4]普筱敏,张力,旷凌寒,等.成都地区妊娠晚期B 群链球菌定植情况调查及围产结局分析[J].现代妇产科进展,2018,27(1):33-36.
[5]冯莹,许成芳,饶燕珍,等.妊娠晚期孕妇B族链球菌感染筛查与妊娠结局的临床研究[J].中华医院感染学杂志,2019,29(3):440-442,447.
[6]杨梦楠,花晓琳,金敏菲,等.妊娠期B族链球菌感染现状及对母儿结局的影响[J].现代妇产科进展,2019,28(3):173-177.
[7]赵丽娟,李合欣,高爱梅,等.孕妇生殖道B族链球菌定植及分娩期抗生素干预对妊娠结局的影响[J].中国药物与临床,2019,19(12):2012-2014.
[8]刘红英,章伟红,邬朝晖.围产期孕妇生殖道B族链球菌感染和耐药情况及其对妊娠结局的影响[J].标记免疫分析与临床,2018,25(5):707-709.
[9]雷萍,石艳艳,罗红权,等.实时荧光定量PCR 检测妊娠晚期孕妇B族链球菌感染的临床价值[J].生殖医学杂志,2018,27(7):632-636.
[10]张睿,徐英春,吴洁,等.B族链球菌核酸检测试剂的性能评价[J].中国医学装备,2019,16(9):46-49.
[11]杨红亚,陶丽平,罗宇,等.围产期孕妇B族链球菌感染状况、耐药性检测及对妊娠结局的影响[J].实用预防医学,2018,25(4):502-504.
[12]罗力冰,周镇邦,劳锦辉,等.孕晚期B族链球菌筛查及分娩期预防性抗生素治疗效果的临床分析[J].中华围产医学杂志,2018,21(8):537-540.
[13]杨小兰,李娟,李伟强.围产期孕妇感染B 群链球菌对母婴预后的临床影响研究[J].中华医院感染学杂志,2016,26(20):4698-4700.
[14]陈春,李彩霞.汉中地区孕妇妊娠晚期B族溶血性链球菌感染率及其对母儿的影响[J].陕西医学杂志,2018,47(11):1410-1413.
[15]林保安.惠州市围生期妇女B族链球菌耐药性及其耐药基因分析[J].中国当代医药,2019,26(3):142-155.
[16]杨东群,盛霞玲,周文娟.B族链球菌预防性治疗对妊娠晚期GBS 检测阳性孕妇母婴结局的影响[J].中国医学创新,2020,17(5):132-134.
[17]张月辉,郑建琼,王叶平,等.生殖道B族链球菌定植与早产的相关性研究[J].中国现代医生,2019,57(35):65-68.
[18]张娇珍,王小敏,李丽娟.围产期孕妇B族链球菌感染情况和药敏性试验及其与不良妊娠结局的关系[J].中国现代医学杂志,2016,26(6):50-53.
[19]郑建琼,陈海迎,倪菲菲.产时抗生素预防对B族溶血性链球菌定植产妇新生儿结局影响研究[J].中国实用妇科与产科杂志,2018,34(6):675-679.
Effect of prophylactic use of antibiotics on outcomes of perinatal infants in pregnant women with positive Group B streptococcus
HUANG Wei
Guangzhou Women and Children′s Medical Center, Guangdong Province, Guangzhou 510000, China
[Abstract]Objective To explore the effect of prophylactic use of antibiotics on the outcomes of perinatal infants in pregnant women with positive Group B streptococcus (GBS).Methods A total of 48 patients from October 2019 to April 2020 who were positive for GBS detection by fluorescent labeling polymerase chain amplification (PCR) in Guangzhou Women and Children′s Medical Center were selected as observation group and were given antibiotic prophylaxis, and 52 cases with negative PCR detection were selected as control group.The pregnancy outcomes of pregnant women and outcomes of perinatal infants were compared between the two groups.Results There were no significant differences in the incidence rates of premature rupture of membranes, premature delivery and late abortion between the two groups(P>0.05).There was no significant difference in postpartum hemorrhage volume between the two groups (P>0.05).The time of postpartum lochia in the observation group was longer than that in the control group, the volume of lochia was more than that in the control group, and the incidence rate of puerperal infection was higher than that in the control group (16.67% vs.1.92%), with statistically significant differences (P<0.05).The incidence rates of fetal distress, intrauterine vertical infection, neonatal asphyxia and postpartum horizontal infection in the observation group were 12.5%,14.58%, 10.42% and 8.33%, higher than those in the control group accounting for 1.92%, 1.92%, 0.00% and 0.00%,with statistically significant differences (P<0.05).There were no significant differences in the incidence rates of jaundice and pneumonia between the two groups (P>0.05).Conclusion Prophylactic use of antibiotics can improve delivery outcomes and neonatal outcomes in pregnant women with positive GBS.
[Key words]Antibiotics;Group B streptococcus;Fluorescent labeling polymerase chain amplification;Pregnancy outcomes
[中图分类号]R714
[文献标识码]A
[文章编号]1674-4721(2021)3(b)-0096-03
(收稿日期:2020-08-25)