青年乳腺癌与绝经后乳腺癌的病理特点对比
何卫华
江西省上饶市立医院病理科,江西上饶 334000
[摘要]目的 分析和比较青年乳腺癌和绝经后乳腺癌的病理特点。方法 选取2015年1月~2018年1月我院收治的30例青年乳腺癌患者(A组)和30例绝经后乳腺癌患者(B组),观察并记录两组的肿瘤相关因子检测结果、乳腺癌分子分型、乳腺癌组织学分级和临床分期结果。结果 A组的孕激素受体(PR)及雌激素受体(ER)阳性率低于B组(P<0.05);A组的人表皮生长因子受体(HER-2)阳性率及肿瘤细胞增殖相关核抗原(Ki-67)高表达率高于B组(P<0.05);A组的Luminal A型比例低于B组,三阴型比例高于B组(P<0.05);A组的组织学Ⅰ级比例低于B组(P<0.05),Ⅱ型比例低于B组(P<0.05)。结论 青年乳腺癌和绝经后乳腺癌的病理特点有较大不同,临床上制订治疗方案和判定疗效预后时要给予充分的重视。
[关键词]青年;绝经后;乳腺癌;病理特点
乳腺癌是一种女性常见的恶性肿瘤,多发于绝经前中年女性[1]。近年来,随着生活习惯的改变、工作压力的增大等因素,乳腺癌的发病率逐年增高、发病年龄不断年轻化[2-3]。针对青年乳腺癌和绝经后乳腺癌的研究很少,现认为青年乳腺癌和绝经后乳腺癌具有较为独特的生物学行为,比如青年乳腺癌表现出更高的侵袭性和复发率、较差的预后,相应地其治疗策略和预后也会有所不同[4]。总体而言,这两个年龄段患者的乳腺癌分型和病理特点尚不明确,有待研究。这种现状不利于制订有效的治疗方案和判断预后。本研究的目的是分析和比较青年乳腺癌和绝经后乳腺癌的病理特点,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年1月~2018年1月于我院收治的30例青年乳腺癌患者(A组)和30例绝经后乳腺癌患者(B组)。青年定义为≤35周岁,A组中,年龄为25~35岁,平均(32.96±2.75)岁。B 组中,年龄为 45~76岁,平均(62.96±4.87)岁。所有患者经活检诊断确认为乳腺癌,所有患者均接受术前化疗或放疗。本研究纳入对象均签署知情同意书,且本研究已经医院医学伦理委员会批准。
1.2 纳入与排除标准
1.2.1 纳入标准 纳入患者均为本院收治,临床表现为乳腺癌相关症状与体征;患者经临床病理组织活检确诊乳腺癌;本组青年乳腺癌患者纳入患者年龄为20~35岁,均为处于正常经期妇女;绝经后乳腺癌患者纳入年龄均在45岁以上,且均已绝经1年以上;纳入患者均同意行病理组织活检,未见相关禁忌证。
1.2.2 排除标准 合并心、肺、肾等器官功能衰竭患者;合并其他恶性肿瘤疾病患者;合并其他乳腺疾病患者。
1.3 方法
1.3.1 肿瘤相关因子检测和评估方法 检测的因子包括乳腺癌肿瘤组织雌激素受体(estrogen receptor,ER)、人表皮生长因子受体2(human epidermal growth factor receptor-2,HER-2)、孕激素受体(progesterone receptor,PR)、 肿瘤细胞增殖相关核抗原(Antigen KI67,Ki-67),检测方法如下。用10%中性甲醛固定肿瘤标本,随后用石蜡包埋标本并切片,切片厚度在4 μm左右,检测肿瘤因子时应用Envision二步法。评估方法参照美国临床肿瘤协会、中国抗癌协会等组织制定的标准,具体如下。PR、ER阳性细胞判定标准为肿瘤细胞核出现棕黄色颗粒,当阳性细胞比例≥1%时判定为 PR(+)、ER(+),阳性细胞比例<1%为 PR(-)、ER(-);细胞无着色,或呈现出轻微、不完整的膜染色的肿瘤细胞<10%为HER-2(-),成中等强度、不完整膜染色或高强度、完整膜染色的细胞比例≥10%为HER-2(+);肿瘤细胞核出现棕黄色颗粒时代表Ki-67蛋白阳性,阳性细胞<14%为低表达,≥14%为高表达。
1.3.2 乳腺癌分子分型方法 分子分型方法参照13届国际乳腺癌会议制定的标准,共分4种亚型,具体标准如下。 Luminal A 型:PR(+)和(或)ER(+)、Ki-67 蛋白低表达、HER-2(-);Lumina B 型:HER-2(-)、PR(+)和(或)ER(+)、Ki-67 蛋白低表达,或 HER-2(+)、PR(+)和(或)ER(+)、Ki-67 蛋白任意表达水平;HER-2(-)过表达型:HER-2(+)、PR(-)、ER(-)、Ki-67 蛋白任意表达水平;三阴型:HER-2(-)、PR(-)、ER(-)、Ki-67蛋白任意表达水平。
1.3.3 乳腺癌组织学分级和临床分期方法 采用WHO乳腺肿瘤病理学分类标准进行组织学分级[5],采用第7版乳腺癌TMN分期标准进行临床分期[6]。
1.4 观察指标
观察并记录两组的肿瘤相关因子检测结果、乳腺癌分子分型、乳腺癌组织学分级和临床分期结果。
1.5 统计学方法
采用SPSS 19.0统计学软件分析数据,计量资料以均数±标准差( ±s)表示,组间比较采用 t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
±s)表示,组间比较采用 t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
 ±s)表示,组间比较采用 t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
±s)表示,组间比较采用 t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。2 结果
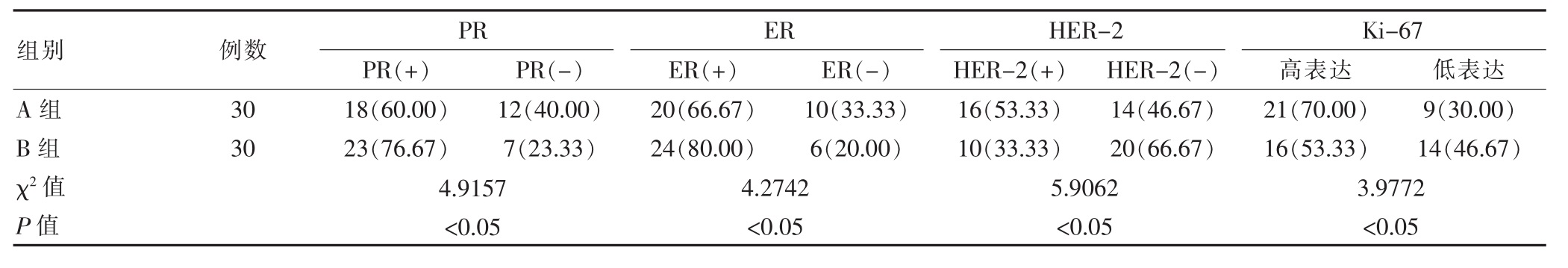
2.1 两组肿瘤相关因子检测结果的比较
A 组的 PR、ER 阳性率低于 B 组(P<0.05),A组的HER-2阳性率及肿瘤细胞Ki-67高表达率高于B组(P<0.05)(表 1)。
表1 两组肿瘤相关因子检测结果的比较[n(%)]
2.2 两组乳腺癌分子分型的比较
A组的Luminal A型比例低于B组,A组的三阴型比例高于 B 组(P<0.05);两组的 Luminal B、ER-2过表达比较,差异无统计学意义(P>0.05)(表 2)。
表2 两组乳腺癌分子分型的比较[n(%)]
![]()
2.3 两组乳腺癌组织学分级结果的比较
A组的组织学Ⅰ级比例低于B组(P<0.05),Ⅱ、Ⅲ级比例与B组比较,差异无统计学意义(P>0.05)(表 3)。
表3 两组乳腺癌组织学分级结果的比较[n(%)]

2.4 两组乳腺癌临床分期结果的比较
A 组的Ⅱ期比例低于 B 组(P<0.05),Ⅰ、Ⅲ、Ⅳ期与 B 组比较,差异无统计学意义(P>0.05)(表 4)。
表4 两组乳腺癌临床分期结果的比较[n(%)]

3 讨论
乳腺癌是女性最常发的恶性肿瘤之一,好发于中老年女性,病死率高[7]。乳腺癌组织病理学具有明显的异质性,不同的组织分型会有不同的治疗方法、治疗效果及预后[8]。针对中老年乳腺癌患者的研究较多,其分型和治疗策略已有相对成熟的规范。但是,针对青年乳腺癌和绝经后乳腺癌的研究相对较少,有研究认为其与绝经前中老年乳腺癌的组织学特征有所不同,因此要系统深入地研究,以制订相应的治疗方案,并辅助判断预后。
分子分型本身可以作为判断乳腺癌预后的独立风险因素[9]。现有观点认为Luminal A型和Luminal B型侵袭性较弱、进展相对缓慢、预后较好,但是HER-2过表达型和三阴型则侵袭性较强、进展相对较快、预后较差[10-12]。本研究结果显示,A 组中 Luminal A型7例,Luminal B型14例,HER-2过表达型4例,三阴型5例;B组中Luminal A型11例,Luminal B型14例,HER-2过表达型3例,三阴型2例。A组的Luminal A型比例低于B组,三阴型比例高于B组(P<0.05); 两组的 Luminal B、ER-2 过表达比较,差异无统计学意义(P>0.05),提示青年乳腺癌的三阴型比例较绝经后乳腺癌高,而Luminal A型比例较绝经后乳腺癌低,可见,青年乳腺癌的预后或较绝经后乳腺癌差。
从组织学分级的角度来看,一般组织学分级越高,肿瘤分化程度越差;而临床分期越晚,治疗后出现复发和转移的可能性越高[13-14]。本研究结果显示,A组的组织学Ⅰ、Ⅱ、Ⅲ级分别是5、12、13例,B组的组织学Ⅰ、Ⅱ、Ⅲ级分别是8、11、11例,A组的组织学Ⅰ级比例低于B组(P<0.05),Ⅱ、Ⅲ级比例与B组比较,差异无统计学意义(P>0.05),提示绝经后乳腺癌中组织学Ⅰ级的比例更高,细胞分化程度较青年乳腺癌高。A组的临床Ⅰ、Ⅱ、Ⅲ、Ⅳ期分别是 8、11、7、4 例,B 组的临床Ⅰ、Ⅱ、Ⅲ、Ⅳ期分别是 7、15、5、3 例;A 组的Ⅱ型比例较B组低。临床分期方面,绝经后乳腺癌的临床分期情况明显优于青年乳腺癌临床分期,提示青年乳腺癌的复发和转移可能性更高,临床上要给予重视[15]。
综上所述,青年乳腺癌和绝经后乳腺癌的病理特点有较大不同,临床上制订治疗方案和判定疗效预后时要给予充分的重视。
[参考文献]
[1]张军强,孙智国,王登强,等.青年乳腺癌患者的临床病理特征、分子分型及预后情况分析[J].实用癌症杂志,2015,30(4):527-530.
[2]欧晓婷,罗建东,张延伟,等.波磁共振成像动态增强技术鉴别青年乳腺癌的研究[J].实用医学影像杂志,2015,16(3):197-200.
[3]王冬菊,范秀珍.早期综合护理干预对青年乳腺癌患者抑郁及生活质量的影响[J].中国实用护理杂志,2015,21(31):657-660.
[4]李振华,刘芳芳,谷峰,等.诱导性多能干细胞的研究进展及其在乳腺癌治疗中的应用[J].中华病理学杂志,2015,44(4):291-292.
[5]阚秀.WHO肿瘤病理学 遗传学分类—乳腺肿瘤组织学分类(2003)[J].诊断病理学杂志,2004,11(3):204-205.
[6]薛卫成.介绍乳腺癌 TNM 分期系统(第 7 版)[J].诊断病理学杂志,2010,17(4):241-244.
[7]韦常宏,陈伊,宁淑芳,等.绝经后及年轻女性乳腺癌患者肿瘤分子分型及临床病理特征对比观察[J].山东大学,2016,56(34):93-95.
[8]李广丽,陈继红,刘校瑾.青年乳腺癌和绝经后乳腺癌的病理特点对比分析[J].中华全科医学,2011,9(8):1224,1283.
[9]马飞霞,王妍妍,张苏展.绝经前乳腺癌患者中青年与非青年的临床病理分析[J].全科医学临床与教育,2016,14(1):50-52.
[10]韩玉贞,李冰,吕增华,等.青年和绝经后女性乳腺癌雌激素受体与AgNOR计数的研究[J].实用肿瘤学杂志,2007,21(1):57,49.
[11]罗懿忠,张安秦,赵丽梅,等.年轻女性乳腺癌163例的临床病理特点及分子分型[J].广东医学,2015,36(4):554-556.
[12]张卓昵,陈文林,刘德权,等.30岁以下年轻乳腺癌病理类型、临床分析及预后[J].中国医药导报,2013,10(5):67-69.
[13]呼群,张嘉玲,苏乌云,等.年轻与中老年女性乳腺癌病理特征对照研究[J].内蒙古医学杂志,2011,43(3):294-297.
[14]田振囡,胡杨.青年乳腺癌病理特点-附 60 例病例分析[J].实用肿瘤学杂志,2007,21(4):338-339,341.
[15]黄建平,杨映红,郑宇辉.70例青年乳腺癌的病理特点分析[J].福建医药杂志,2011,33(4):15-17.
Comparison of pathological features between young breast cancer and postmenopausal breast cancer
HE Wei-hua
Department of Pathology,Shangrao Municipal Hospital,Jiangxi Province,Shangrao 334000,China
Department of Pathology,Shangrao Municipal Hospital,Jiangxi Province,Shangrao 334000,China
[Abstract]Objective To analyze and compare the pathological features of young breast cancer and postmenopausal breast cancer.Methods A total of 30 cases of young breast cancer patients(group A)and 30 cases of postmenopausal breast cancer patients(group B)admitted to our hospital from January 2015 to January 2018 were selected.The outcomes of tumor-related factors,breast cancer molecular typing,breast cancer histological grade and clinical stage were observed and recorded in the two groups.Results The positive rates of progesterone receptor(PR)and estrogen receptor(ER)in group A were lower than those in group B (P<0.05).The positive rate of human epidermal growth factor receptor(HER-2)and high expression of related nuclear antigen in tumor cell proliferation (Ki-67)in group A were higher than those of group B (P<0.05).The proportion of Luminal A type in group A was lower than that in group B,and the proportion of triple negative type in group A was higher than that in group B (P<0.05).In group A,the proportion of histological grade Ⅰ was lower than that of group B(P<0.05),the proportion of type Ⅱ in group A was lower than that in group B (P<0.05).Conclusion The pathological characteristics of young breast cancer and postmenopausal breast cancer are quite different.It is necessary to give full attention to the clinical development of treatment plan and the evaluation of effect and prognosis.
[Key words]Young;Postmenopausal;Breast cancer;Pathological features
[中图分类号]R737.9
[文献标识码]A
[文章编号]1674-4721(2019)2(c)-0032-03
收稿日期:2018-07-26
本文编辑:祁海文