结扎亚甲蓝染色后淋巴管对盆腔淋巴囊肿形成的影响
胡 萍 彭 蔚 吴名桃 刘 婷 王文华
江西省萍乡市人民医院妇科,江西萍乡 337000
[摘要]目的 分析结扎亚甲蓝染色后淋巴管对盆腔淋巴囊肿形成的影响。方法 选取2017年1月~2018年6月于我院行盆腔淋巴结切除术的86例妇科恶性肿瘤患者作为研究对象,根据随机数字表法将其分为研究组和对照组,每组各43例。研究组患者行亚甲蓝示踪淋巴管后结扎盆腔淋巴管,对照组患者行常规结扎盆腔淋巴管。比较两组患者术后不同时段盆腔淋巴囊肿形成情况及并发症发生情况(伤口感染、发热、深静脉血栓形成、肠梗阻、会阴肿胀),并观察研究组患者的亚甲蓝不良反应发生情况。结果 研究组患者术后1、4周的盆腔淋巴囊肿发生率均低于对照组,差异有统计学意义(P<0.05);研究组患者术后12、24周的盆腔淋巴囊肿发生率均低于对照组,但差异无统计学意义(P>0.05)。研究组患者的术后并发症总发生率低于对照组,但差异无统计学意义(P>0.05)。研究组患者注射亚甲蓝注射液后未见晕眩、呕吐、胸闷、感染、血压降低等不良反应。结论 结扎亚甲蓝染色后淋巴管可降低盆腔淋巴囊肿发生率,同时可降低不良反应,值得临床推广应用。
[关键词]妇科恶性肿瘤;盆腔淋巴囊肿;淋巴管;结扎术;亚甲蓝染色
盆腔淋巴结切除术作为妇科恶性肿瘤病患常用的治疗方案,盆腔淋巴囊肿为该手术常见并发症,其发生率为4.3%~48.0%[1-2],常引起发热、感染、慢性盆腔痛、下肢静脉回流障碍等,甚至形成深静脉血栓,还可出现囊肿压迫输尿管引起肾积水等[3-4],影响患者术后的生活质量。妇科恶性肿瘤手术中盆腔淋巴结清扫时双侧髂血管周围淋巴结及淋巴管较易受损伤,断裂后的淋巴管未结扎或结扎不确切,导致淋巴液外溢,滞留在盆腔腹膜后,加之手术创面渗液及出血聚集于腹膜后死腔而形成淋巴囊肿。如何进行术中预防、减少淋巴液泄漏、规避盆腔淋巴囊肿成为医者所研究的重点。相关研究者指出亚甲蓝作为淋巴示踪剂现今广泛应用于癌症外科治疗中,医者可根据染色示踪,彻底清除隐匿于脂肪组织、血管中的淋巴结及淋巴管,提高手术效果,减少术后盆腔淋巴囊肿形成,改善患者术后生活质量[5-6]。本研究选取于我院行盆腔淋巴结切除术的86例妇科恶性肿瘤患者作为研究对象,旨在探讨结扎亚甲蓝染色后淋巴管对盆腔淋巴囊肿形成的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月~2018年6月于我院行盆腔淋巴结切除术的86例妇科恶性肿瘤患者作为研究对象。纳入标准:根据病史、临床表现及病理检查确诊者;病历资料完整者;生命体征稳定者;未中途退出研究者。排除标准:心肝肾功能不全者;免疫系统疾病和凝血功能障碍者;精神交流障碍者。根据随机数字表法将其分为研究组和对照组,每组各43例。研究组中,平均年龄(56.5±3.4)岁;宫颈癌 37 例,卵巢癌 4例,子宫内膜癌2例。对照组中,平均年龄(56.4±3.6)岁;宫颈癌36例,卵巢癌5例,子宫内膜癌2例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准,所有患者均知晓本研究情况并签署知情同意书。
1.2 方法
研究组患者行亚甲蓝示踪盆腔淋巴结、淋巴管,在行常规盆腔淋巴结清扫的同时结扎显影的淋巴管。对照组患者行常规盆腔淋巴结切除术,术中均采用电刀切割组织及电凝止血,术后常规开放后腹膜,留置引流管。所有手术操作均由同一医疗团队共同操作完成,以规避人为失误,保证研究的科学性与严谨性。
1.2.1 宫颈癌 术前3 d用消毒液擦洗会阴及阴道,取仰卧位,待全身麻醉起效后研究组患者于手术开始前半小时内于宫颈3、6、9、12点位注射1%1 ml亚甲蓝注射液(江苏济川药业有限公司,国药准字H32024827),之后行宫颈癌根治术及盆腔淋巴结清扫术±腹主动脉旁淋巴结切除术。对照组患者仅实施手术。手术步骤:用1%活力碘消毒术区皮肤(上至剑突,下至耻骨,两侧至腋中线)及手术切口(中线偏左纵切口),逐层切开皮肤、皮下组织、浅筋膜和腹外肌腱膜,开腹探测腹腔,牵拉子宫角,剪开盆骨漏斗韧带,夹住切断缝扎圆韧带,剪开膀胱腹膜反折,清扫盆腔淋巴结(双侧髂总淋巴结、髂外淋巴结、腹股沟深淋巴结、髂内淋巴结及闭孔淋巴结,必要时行腹主动脉旁淋巴结),结扎显影及较大的淋巴管。游离输尿管,切断并结扎子宫动脉,下推膀胱及直肠,常规广泛切除全子宫,留置阴道引流管1根于盆腔,常规留置3~5 d,关腹给予抗感染治疗。
1.2.2 卵巢癌 研究组卵巢癌患者于卵巢肿瘤组织基底部注射亚甲蓝注射液1 ml 30 min之后行肿瘤细胞减灭术,对照组患者仅实施手术。手术步骤:患者术中保持仰卧位行气管插管全身麻醉,于下腹正中偏左作切口,进入腹腔后探查把握病变范围,尽量切除卵巢肿瘤及盆腹腔转移病灶,若不能完全切除,则切除直径>1 cm的转移肿瘤,常规切除大网膜、子宫及双侧附件(可行保留生育功能手术),清扫盆腔各组淋巴结(同宫颈癌),必要时行腹主动脉旁淋巴结,结扎显影及较大的淋巴管,留置阴道引流管1根于盆腔,常规留置3~5 d。关腹逐层缝合切口,术后给予抗感染治疗。
1.2.3 子宫内膜癌 研究组患者依据诊疗常规,需行盆腔淋巴清扫的子宫内膜癌患者在手术开始前半小时内于宫颈3、6、9、12点位注射亚甲蓝注射液1 ml或开腹后于子宫浆膜层内注射亚甲蓝注射液1 ml,30 min之后行筋膜外全子宫切除术和盆腔淋巴结切除术,必要时行腹主动脉旁淋巴结。对照组患者仅实施手术,清扫盆腔各组淋巴结(同宫颈癌),必要时行腹主动脉旁淋巴结,结扎显影及较大的淋巴管,留置阴道引流管1根于盆腔,常规留置3~5 d。关腹逐层缝合切口,术后给予抗感染治疗。
1.3 观察指标
术后1、4、12、24周组织患者进行体格检查和B超检查,比较两组患者术后不同时段盆腔淋巴囊肿形成情况及并发症发生情况(伤口感染、发热、深静脉血栓形成、肠梗阻、会阴肿胀),并观察研究组患者的亚甲蓝不良反应发生情况,如晕眩、呕吐、胸闷、感染、血压降低等。
1.4 统计学方法
采用SPSS 22.0统计学软件进行数据分析,计量资料用均数±标准差(.jpg) ±s)表示,两组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
±s)表示,两组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后不同时间段盆腔淋巴囊肿发生率的比较
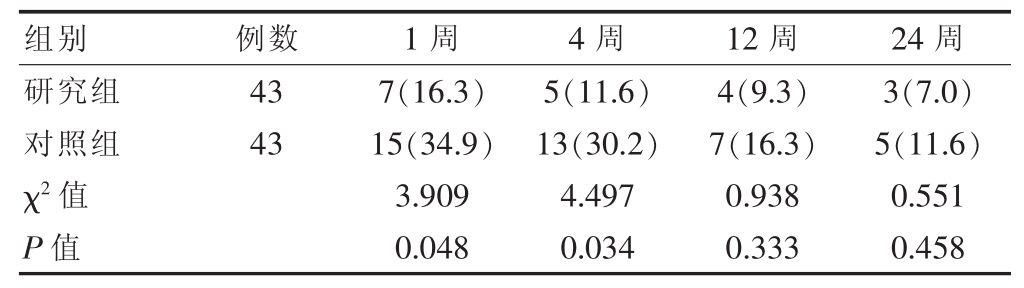
研究组患者术后1、4周的盆腔淋巴囊肿发生率均低于对照组,差异有统计学意义(P<0.05);研究组患者术后12、24周的盆腔淋巴囊肿发生率均低于对照组,但差异无统计学意义(P>0.05)(表 1)。
表1 两组患者术后不同时间段盆腔淋巴囊肿发生率的比较[n(%)]
2.2 两组患者术后并发症总发生率的比较
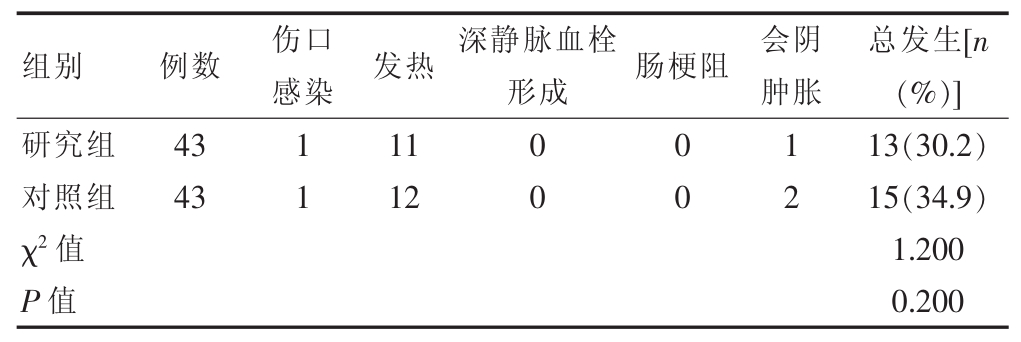
研究组患者的术后并发症总发生率低于对照组,但差异无统计学意义(P>0.05)(表 2)。
表2 两组患者术后并发症总发生率的比较(例)
2.3 研究组患者亚甲蓝不良反应发生情况
研究组患者注射亚甲蓝注射液后未见晕眩、呕吐、胸闷、感染、血压降低等不良反应。
3 讨论
近年来随着民众工作生活压力加大,加之无规律饮食和作息导致多数民众处于亚健康状态,调查统计当前我国女性宫颈癌、卵巢癌和子宫内膜癌等妇科恶性肿瘤患病率逐年递增且呈年轻化趋势,严重影响女性的身心健康[7-8]。
清扫淋巴结可切除转移及可能转移淋巴结,判断预后,进而指导后续治疗。研究发现,淋巴结清扫可提高手术分期,重新分布生存率,可较为真实地反映病程进展,进而为后续诊疗工作提供参考依据。因淋巴切除术存在一定风险,加之心血管病变、糖尿病、肥胖等因素会增加手术难度,因此如何准确把握淋巴结范围,以便医者顺利清除淋巴结成为当下临床迫切需要解决的关键问题。亚甲蓝又名亚甲基蓝,是一种芳香杂环化合物,由于亚甲蓝水溶液在氧化环境下呈蓝色,临床常将该药用作淋巴示踪剂,当前已广泛应用于乳腺癌、结直肠癌、胃癌、甲状腺乳头状癌、宫颈癌及卵巢癌治疗中,患者注射该药后可迅速被淋巴组织吸收,清晰再现淋巴结和淋巴管,且无不良反应,利于医者开展淋巴结清除术,可有效清除隐匿和残余淋巴组织,结扎淋巴管,具有较高的应用价值[9-11]。
实施盆腔淋巴结切除术时,因腹膜遗留死腔或局部间隙较大,导致下肢回流淋巴液、手术渗液及出血聚集于腹膜后死腔形成淋巴囊肿。正常淋巴结直径<1 cm,质地柔软、表面光滑、无压痛和毗邻组织粘连问题,随着囊肿形成会因体积增加、内部压力增大出现肿胀和胀痛感。临床研究发现,盆腔淋巴结切除术是诱发盆腔淋巴囊肿的高危因素,有医者提出手术会损伤淋巴组织,导致淋巴循环紊乱,引起淋巴液滞留盆腔形成囊肿。此外,腹膜后死腔和淋巴潴留也是形成淋巴结囊肿的重要原因,充分结扎淋巴管,可减少淋巴液泄漏,进而减少淋巴囊肿形成[12-15]。本研究结果显示,研究组患者术后1、4周的盆腔淋巴囊肿发生率均低于对照组,差异有统计学意义(P<0.05);研究组患者术后12、24周的盆腔淋巴囊肿发生率均低于对照组,但差异无统计学意义(P>0.05);研究组患者的术后并发症总发生率低于对照组,但差异无统计学意义(P>0.05);研究组患者注射亚甲蓝注射液后未见晕眩、呕吐、胸闷、感染、血压降低等不良反应,提示将亚甲蓝应用于临床医疗中可准确判断盆腔淋巴及淋巴管断端情况,进而彻底清除淋巴结,提高结扎精准度,降低结扎难度,从而减少盆腔淋巴囊肿形成,具有极高应用价值。本研究结果提示,亚甲蓝可示踪盆腔内淋巴结,同时不会增加手术风险,不增加患者经济负担,可有效预防淋巴囊肿形成,具有极佳推广前景。
综上所述,结扎亚甲蓝染色后淋巴管可降低盆腔淋巴囊肿发生率,同时可降低不良反应,值得临床推广应用。
[参考文献]
[1]Achouri A,Huchon C,Bensaid C,et al.Complications of lymphadenectomy for gynecologic cancer[J].Eur J Surg Oncol,2013,39(1):81-86.
[2]Kashima K,Yahata T,Fujita K,et al.Analysis of the complications after radical hysterectomy for stageⅠB,ⅡA andⅡB uterine cervical cancer patients[J].J Obetet Gynaecol Res,2010,36(3):555-559.
[3]张鸿慧,张秦,管群,等.盆腔淋巴结清扫术后淋巴囊肿研究进展[J].肿瘤学杂志,2014,20(1):19-22.
[4]Musch M,Klevecka V,Roggenbuck U,et al.Complications of pelvic lymphadenenctomy in 1380 patients undergoing radical retropubic prostatectomy between 1993 and 2006[J].J Urol,2008,179(3):923-928.
[5]卢淮武,周晖,彭永排,等.盆腔淋巴结切除术中结扎淋巴管对术后盆腔淋巴囊肿形成的影响—随机对照研究[J].癌症,2009,25(11):1193-1197.
[6]Gallotta V,Fanfani F,Rossitto C,et al.A randomized study comparing the use of the Ligaclip with bipolar energy to prevent lymphocele during laparoscopic pelvic lymphadenectomy for gynecologic cancer[J].Am J Obstet Gynecol,2010,203(5):e481-486.
()()
[7]王延洲,梁志清.妇科恶性肿瘤盆腔淋巴清扫后淋巴囊肿处理[J].中国实用妇科与产科杂志,2016,32(11):1052-1057.
[8]潘明霞,王颖梅,闫晔,等.子宫内膜癌术后盆腔淋巴囊肿危险因素分析[J].中国实用妇科与产科杂志,2017,33(4):428-432.
[9]Park JY,Nam JH.Laparotomy conversion rate of laparoscopic radical hysterectomy for early-stage cervical cance in a consecutive series without case seletion[J].Ann Surg Oncol,2014,21(9):3030-3035.
[10]姜芳燕,廖晓鸿,柴琦.宫颈癌术后盆腔淋巴囊肿发病相关因素及治疗效果的临床分析[J].医学信息,2016,29(36):76-77.
[11]Muallem MZ,Feldheiser A,Sehouli J.Laparoscopic radical hysterectomy and lymph node dissection learning experience at campus Virchow-Charite[J].Anticancer Res,2013,33(8):3449-3453.
[12]兰云竹,毛熙光.宫颈癌盆腔淋巴结切除术后淋巴囊肿形成的探讨[J].中国临床医生杂志,2016,44(2):94-97.
[13]谈宗国.腹腔镜广泛子宫切除联合盆腔淋巴结切除术治疗子宫颈癌的疗效分析[J].实用癌症杂志,2016,31(9):1487-1489.
[14]Zikan M,Fischerova D,Pinkavova I,et al.A prospective study examining the incidence of asymptomatic and symptomatic lymphoceles following lymphadenectomy in patients with gynecological cancer[J].Gynecol Oncol,2015,137(2):291-298.
[15]Ghezzi F,Uccella S,Cromi A,et al.Lymphoceles,lymphorrhea and lymphedema after laparoscopic and open endometrial cancer staging[J].Ann Surg Oncol,2012,19(1):259-267.
Effect of lymphatic vessels on the formation of pelvic lymphocyst after ligation of methylene blue staining
HU PingPENG WeiWU Ming-taoLIU TingWANG Wen-hua
Department of Gynecology,Pingxiang People′s Hospital,Jiangxi Province,Pingxiang 337000,China
Department of Gynecology,Pingxiang People′s Hospital,Jiangxi Province,Pingxiang 337000,China
[Abstract]Objective To analyze the effect of lymphatic vessels on the formation of pelvic lymphocyst after ligation of methylene blue staining.Methods A total of 86 patients with gynecologic malignancies who underwent pelvic lymphadenectomy from January 2017 to June 2018 were selected as research objects,and the patients were divided into the study group and the control group according to the random number table method,with 43 cases in each group.Patients in the study group underwent methylene blue to trace the lymphatic vessels and then the pelvic lymphatic vessels were ligated,and the pelvic lymphatic vessels were routinely ligated in the control group.The pelvic lymphocyst formation and complications (wound infection,fever,deep vein thrombosis,intestinal obstruction,perineal swelling)were compared between the two groups at different time points,and the incidence of methylene blue adverse reactions in the study group was observed.Results The incidence rates of pelvic lymphocysts at 1 week and 4 weeks after operation in the study group were lower than those in the control group,and the differences were statistically significant(P<0.05).The incidence rates of pelvic lymphocysts at 12 and 24 weeks after operation in the study group were lower than those in the control group,but the differences weren′t statistically significant(P<0.05).The total incidence rate of postoperative complications in the study group was lower than that in the control group,but the difference was not statistically significant(P>0.05).In the study group,no adverse reactions such as dizziness,vomiting,chest tightness,infection,and blood pressure were observed after the injection of Methylene Blue Injection.Conclusion Lymphatic vessels after ligation of methylene blue staining can reduce the incidence of pelvic lymphocyst,and at the same time it can reduce adverse reactions,which is worthy of clinical promotion and application.
[Key words]Gynecological malignancy;Pelvic lymphocyst;Lymphatic vessel;Ligation;Methylene blue staining
[中图分类号]R737.3
[文献标识码]A
[文章编号]1674-4721(2019)1(b)-0101-04
[基金项目]江西省卫生计生委科技计划项目(20187208)
(收稿日期:2018-07-31本文编辑:任秀兰)