无创-有创机械通气序贯治疗切换时机的临床研究
徐金全 刚 丽▲ 张新莉
大连大学附属中山医院急诊ICU,辽宁大连 116001
[摘要]目的 探讨无创-有创机械通气序贯治疗的切换时机。方法 选择2019年1月~2020年5月中山医院收治的80例慢性阻塞性肺疾病急性加重(AECOPD)患者作为研究对象,采用随机数字表法分为两组,每组各40例。对照组采用经验治疗,观察组采用以肺部感染控制窗的有无为有创呼吸与无创呼吸切换点的治疗。比较两组治疗前后炎症因子水平和肺功能的变化,比较两组治疗过程中圣乔治问卷(SGRQ)评分的变化,以及并发症(呼吸机相关肺炎、气胸和心力衰竭)的发生情况。结果 治疗后观察组肿瘤坏死因子-α(TNF-α)和超敏-C反应蛋白(hs-CRP)水平低于对照组,差异有统计学意义(P<0.05);观察组第一秒用力呼气容积(FEV1)和用力肺活量比值(FEV1/FVC)高于对照组,差异有统计学意义(P<0.05);治疗后48 h 及治疗后7 d,两组SGRQ评分低于治疗前,且观察组SGRQ评分低于对照组,差异有统计学意义(P<0.05);观察组并发症总发生率低于对照组,差异有统计学意义(P<0.05)。结论 针对无创-有创呼吸机序贯治疗者,应用肺部感染控制窗作为切换点,能有效地降低机体炎症反应,改善呼吸功能,减少并发症发生率。
[关键词]无创呼吸机;有创呼吸机;机械通气;慢性阻塞性肺疾病急性加重;切换时机
慢性阻塞性肺疾病急性加重(AECOPD)是导致慢性阻塞性肺疾病患者临床死亡的最主要原因,亦为慢性阻塞性肺疾病患者医疗费用支出的关键部分[1-2]。对于AECOPD患者,目前临床上使用无创呼吸机的主要目的在于改善患者临床症状,但部分患者存在无创呼吸机使用时间过长,因此错过最佳撤机时机,过早或过长使用有创呼吸机导致患者耐受度降低,造成机械性肺损伤、相关性感染、营养不良等[3-4]。故如何准确把握无创-有创呼吸机通气切换的理想时机,对于提高治疗效果、减少并发症、改善患者预后具有重要意义[5]。本研究旨在寻找相对明确且易于掌握的无创-有创呼吸机切换指标,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年1月~2020年5月中山医院收治的80例慢性阻塞性肺疾病急性加重(AECOPD)患者作为研究对象,采用随机数字表法分为两组,每组各40例。诊断上结合患者临床病史、血气分析、生化检查以及肺功能等拟诊,并以支气管扩张试验为标准确诊。观察组中,男29例,女11例;年龄60~80岁,平均(72.1±2.6)岁;病程10~35年,平均(24.2±1.7)年,急性发作时间1~3 d,平均(1.7±0.3)d。对照组中,男30例,女10例;年龄60~80岁,平均(72.0±2.5)岁;病程10~35年,平均(24.1±1.6)年;急性发作时间1~3 d,平均(1.8±0.4)d。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,患者及家属知情同意并签署知情同意书。
纳入标准:①年龄60~80岁;②慢性阻塞性肺疾病病程>10年;③既往曾使用呼吸机(无创和有创)治疗。排除标准:①签字拒绝入组者;②严重二氧化碳蓄积无法使用无创呼吸机治疗者;③意识障碍者和精神障碍者;④恶性肿瘤者;⑤合并矽肺者;⑥存在严重心、肝、肾等重要脏器功能障碍者。
1.2 方法
所有入组者均实施抗感染、雾化吸入化痰平喘、维持内环境稳定,加强营养支持,定时翻身拍背,加强体位引流等对症治疗。
对照组以经验治疗为主。给予无创呼吸机治疗,如患者出现动脉血氧分压低于60 mmHg 和(或)二氧化碳分压超过50 mmHg,以及临床表现出现喘息无改善甚至加重、出现意识障碍、呼吸道分泌物多无法以单纯气道湿化和翻身拍背等排出时则改行气管插管有创呼吸机治疗。另外由有创呼吸机过度到无创呼吸机治疗以上述临床症状、缺氧状态和二氧化碳蓄积改善为标准。
观察组以肺部感染控制窗为有创呼吸与无创呼吸的切换点,即出现肺部感染控制窗时由有创呼吸改为无创呼吸。
1.3 观察指标及评价标准
比较两组治疗前后相关炎症因子水平变化,两组治疗后前后肺功能变化,两组治疗过程中圣乔治问卷(SGRQ)评分变化,两组并发症的发生情况。
炎症因子包括:肿瘤坏死因子-α(TNF-α),正常值5~100 ng/L;超敏C反应蛋白(hs-CRP),正常值≤10 mg/L。
肺功能指标包括:第一秒用力呼气容积(FEV1),正常值≥83%;用力肺活量比值(FEV1/FVC),正常值≥80%。两者使用仪器均为意大利科时迈公司YLS9-Pony FX型肺功能仪。
患者疾病康复综合情况评定通过SGRQ评分比较,分值为0~100分,得分越高提示临床症状越明显,疾病康复越不理想。
主要并发症包括:呼吸机相关肺炎、气胸和心力衰竭。
1.4 统计学方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料用均数±标准差(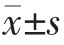 )表示,组内不同时间点采用单因素方差分析,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2 检验。以P<0.05为差异有统计学意义。
)表示,组内不同时间点采用单因素方差分析,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2 检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后炎症相关因子水平的比较
治疗前,两组TNF-α和hs-CRP水平比较,差异无统计学意义(P>0.05);治疗后,两组TNF-α和hs-CRP水平低于治疗前,且观察组TNF-α和hs-CRP水平低于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者治疗前后炎症相关因子水平的比较(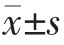 )
)
.jpg)
2.2 两组患者治疗后前后肺功能的比较
治疗前,两组FEV1和FEV1/FVC水平比较,差异无统计学意义(P>0.05);治疗后,两组FEV1和FEV1/FVC 高于治疗前,且观察组FEV1和FEV1/FVC水平高于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者治疗后前后肺功能的比较(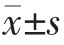 )
)
.jpg)
2.3 两组患者治疗前后SGRQ评分的比较
治疗前,两组SGRQ评分比较,差异无统计学意义(P>0.05);治疗后48 h 及治疗后7 d,两组SGRQ评分低于治疗前,且观察组SGRQ评分均低于同期对照组,差异有统计学意义(P<0.05)(表3)。
表3 两组患者治疗前后SGRQ评分的比较(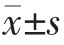 )
)
.jpg)
与本组治疗前比较,*P<0.05
2.4 两组患者并发症发生情况的比较
观察组的并发症总发生率低于对照组(P<0.05)(表4)。
表4 两组患者并发症发生情况的比较[n(%)]
.jpg)
3 讨论
近年来的研究提示,针对AECOPD患者使用无创-有创呼吸机序贯治疗能有效的缩短患者的呼吸机治疗时间,尤其是气管插管有创机械通气时间[6-7]。AECOPD患者使用呼吸机治疗的关键在于精准把握无创-有创呼吸机治疗之间的切换点[8]。若选择的切换时机过早,患者可能因没有得到足够的呼吸支持而使缺氧和(或)高碳酸血症的加重,进而导致呼吸肌疲劳加重;若切换时机延迟,患者则可能因有创通气时间过长而发生呼吸机相关性肺炎、机械通气肺损伤,使病情反复,甚至呼吸机依赖,导致撤机困难[9-10]。
本研究中,观察组采用肺部感染控制窗为依据进行无创-有创呼吸机之间的相互切换,治疗后两组TNF-α和hs-CRP水平低于治疗前,且观察组TNF-α和hs-CRP水平低于对照组,观察组FEV1和FEV1/FVC水平高于对照组。提示针对AECOPD 使用呼吸机治疗者,应用肺部感染控制窗为切换点,能有效的降低机体炎症反应水平,改善患者肺功能,这与郑艳会[11]的研究结果相同。另外治疗后48 h 及治疗后7 d,两组SGRQ评分低于治疗前,且观察组SGRQ评分低于同期对照组。提示针对AECOPD 使用呼吸机治疗者,应用肺部感染控制窗为切换点,对改善AECOPD患者临床症状,提高患者呼吸功能有重要价值,这与吴雷[12]的研究结果相同。观察组发生的并发症总发生率低于对照组,进一步说明针对AECOPD 使用呼吸机治疗者,应用肺部感染控制窗为切换点,在一定程度上降低患者应用呼吸机治疗的并发症有重要价值[13]。
本研究应用的肺部感染控制窗为指标进行无创-有创呼吸机切换,对于使用有创呼吸机治疗者其痰液引流通畅、机体炎症反应得到控制情况下,多可在1周左右出现肺部感染控制窗,预示着肺部感染得到控制,痰液引流得到有效缓解[14]。此阶段后的治疗主要矛盾在于缓解呼吸肌疲劳,而无创通气技术是目前缓解呼吸机疲劳、增强肺通气功能最有效的手段[15-16]。以往研究已经证实肺部感染控制窗可适用于严重肺部感染患者,针对实施无创-有创呼吸机序贯通气治疗者,由有创呼吸治疗贸然改行无创通气,将引起患者呼吸衰竭加重、再次气管插管的可能,而以肺部感染控制窗的出现为依据,能够降低患者再插管率,改善患者预后[17-18]。
综上所述,针对无创-有创呼吸机序贯治疗者,应用肺部感染控制窗作为切换点,能有效降低机体炎症反应,改善呼吸功能,减少并发症发生率。
[参考文献]
[1]杨琳,姚丽,张志刚,等.有创-无创序贯机械通气对慢性阻塞性肺疾病合并呼吸衰竭患者治疗效果的Meta 分析[J].中国呼吸与危重监护杂志,2020,19(4):351-358.
[2]翟红瑞,罗松平,林磊,等.无创-有创机械通气序贯性治疗慢性阻塞性肺疾病急性加重中切换时机的临床研究[J].中华危重病急救医学,2020,32(2):161-165.
[3]王奎.无创序贯通气治疗在慢性阻塞性肺疾病合并肺性脑病中的临床应用[J].新疆医学,2020,50(2):145-147,150.
[4]单丽琴,周庆女,黄华飞.有创-无创序贯机械通气治疗新生儿重症肺炎伴呼吸衰竭的疗效观察[J].浙江医学,2020,42(2):181-183.
[5]赵玉良,刘雅文,曹广科,等.改良肺部感染控制窗指导有创-无创序贯通气治疗慢性阻塞性肺疾病急性加重期合并呼吸衰竭的效果分析[J].中国实用医刊,2019,46(23):17-20.
[6]郭淑芳,武嫣斐.有创、无创机械通气序贯治疗慢性肺心病呼吸衰竭的效果观察[J].中国基层医药,2019,26(21):2561-2564.
[7]宋飞.有创-无创序贯性机械通气对创伤性血气胸并发ARDS患者血气代谢的影响[J].白求恩医学杂志,2019,17(4):349-351.
[8]胡昆,杨进,赵卉,等.慢性阻塞性肺疾病急性加重期并发呼吸衰竭有创-无创序贯机械通气治疗失败原因分析[J].临床肺科杂志,2019,24(8):1403-1406.
[9]王蕾,曹倩,张晗晖.心理评估-治疗在有创-无创序贯机械通气治疗中的效果观察[J].实用心脑肺血管病杂志,2019,27(S1):36-39.
[10]虞乐群,陆益民,田高润,等.慢性阻塞性肺疾病合并呼吸衰竭患者行外周血TREM-1 检测对序贯治疗切换点应用研究[J].海南医学院学报,2019,25(16):1219-1223.
[11]郑艳会,陈秀梅,邵丽娜.不同有创-无创序贯通气切换点在慢性阻塞性肺疾病所致Ⅱ型呼吸衰竭并肺性脑病患者中应用效果的对比研究[J].实用心脑肺血管病杂志,2019,27(3):66-70.
[12]吴雷,陈美华,叶焕荣,等.以肺部感染和氧合指数为控制窗在严重呼吸衰竭患者有创-无创序贯性机械通气中的应用比较[J].内科急危重症杂志,2019,25(2):141-143.
[13]韩晓红,袁娟,邢学勇,等.有创-无创序贯机械通气治疗重症肺炎的疗效及安全性观察[J].菏泽医学专科学校学报,2019,31(1):19-22.
[14]黄瑛,葛吉徽,毛燕君.序贯机械通气护理治疗慢性阻塞性肺疾病伴严重呼吸衰竭的效果评价[J].温州医科大学学报,2019,49(02):143-145,153.
[15]林肖琴,张近波,张丽红,等.治疗COPD 所致呼吸衰竭以改良GCS评分≥13 分作为有创-无创序贯通气切换点的效果观察[J].浙江医学,2018,40(16):1823-1826.
[16]陈玉梅,童瑾.以气胸拔管窗为切换点行有创-无创序贯机械通气治疗慢性阻塞性肺疾病急性加重合并呼吸衰竭伴发气胸患者30例疗效观察[J].中国实用内科杂志,2018,38(7):615-617.
[17]张近波,张丽红,朱金强,等.基于改良格拉斯哥昏迷量表的慢性阻塞性肺疾病合并呼吸衰竭患者有创-无创序贯通气切换点研究[J].中国全科医学,2018,21(2):140-144.
[18]贾晓旭.单纯有创和有创-无创序贯机械通气治疗ICU慢性肺心病急性期合并Ⅱ型呼吸衰竭患者疗效的对比分析[J].海军医学杂志,2017,38(2):141-144,156.
Clinical study on the switching timing of sequential treatment of non-invasive and invasive mechanical ventilation
XU Jin-quan GANG Li▲ ZHANG Xin-li
Emergency ICU, Dalian Zhongshan Hospital Affiliated to Dalian University, Liaoning Province, Dalian 116001, China
Emergency ICU, Dalian Zhongshan Hospital Affiliated to Dalian University, Liaoning Province, Dalian 116001, China
[Abstract]Objective To explore the switching time of sequential with non-invasive and invasive mechanical ventilation.Methods A total of 80 cases with acute exacerbation of chronic obstructive pulmonary disease (AECOPD) admitted to Zhongshan Hospital from January 2019 to May 2020 were selected as research objects and divided into two groups according to random number table method, with 40 cases in each group.The control group was treated with experience, while the observation group was treated with the switch point between invasive breathing and non-invasive breathing in the control window of lung infection.The levels of inflammation-related factors, pulmonary function, St.George′s respiratory questionnaire (SGRQ) scores before and after treatment and complications of the two groups were compared, the main complications included ventilator-associated pneumonia, pneumothorax and heart failure.Results The levels of tumor necrosis factor-α (TNF-α) and hypersensitive C-reactive protein (hs-CRP) in the observation group were lower than those in the control group after treatment, and the differences were statistically significant (P<0.05).The levels of forced expiratory volume in one second (FEV1) and forced expiratory volume in one second/forced vital capacity (FEV1/FVC) in the observation group were higher than those in the control group, and the differences were statistically significant (P<0.05).The SGRQ scores of the two groups were lower than those at 48 h and 7 d after treatment before treatment, the SGRQ score of the observation group was lower than that of the control group, and the differences were statistically significant(P<0.05).The total incidence of complications in the observation group was lower than that in the control group, and the difference was statistically significant (P<0.05).Conclusion The application of pulmonary infection control window as the switching point can effectively reduce the inflammatory response, improve respiratory function and reduce the complications incidence with noninvasive-invasive ventilator sequentially.
[Key words]Non-invasive ventilator;Invasive ventilator;Mechanical ventilation;Acute exacerbation of chronic obstructive pulmonary disease;Switching opportunity
[中图分类号]R563.9
[文献标识码]A
[文章编号]1674-4721(2021)3(b)-0066-04
▲通讯作者
(收稿日期:2020-08-31)